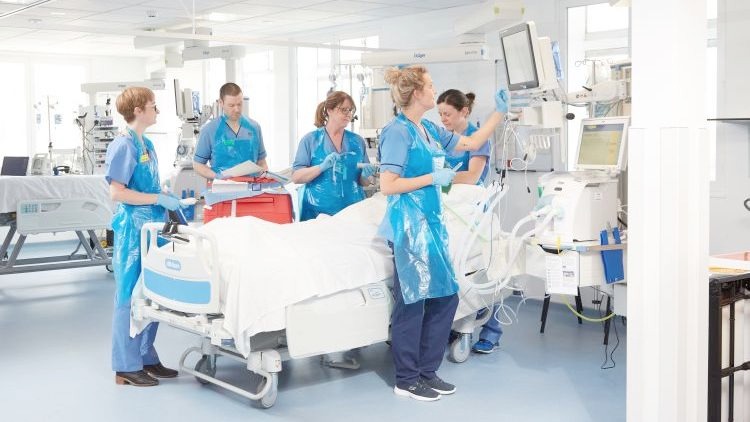
LA HUELLA LARGA Y MISERABLE DEL COVID-19
DONING AND DOFFING. COLOCÁNDOSE Y QUITÁNDOSE BIEN EL EQUIPO DE PROTECCIÓN PERSONAL.
septiembre 6, 2020CONVERSACIÓN CON EL CIENTÍFICO BOB LANGER SOBRE AVANCES CONTRA EL COVID-19.
septiembre 18, 2020Meses después de la infección con SARS-CoV-2, algunas personas todavía están luchando contra la fatiga aplastante, el daño pulmonar y otros síntomas de «COVID largo».
Los escáneres pulmonares fueron la primera señal de problemas. En las primeras semanas de la pandemia de coronavirus, el radiólogo clínico Ali Gholamrezanezhad comenzó a notar que algunas personas que habían superado su infección de COVID-19 todavía tenían signos distintivos de daño. «Desafortunadamente, a veces la cicatriz nunca desaparece», dice.
Gholamrezanezhad, de la Universidad del Sur de California en Los Ángeles, y su equipo comenzaron a hacer un seguimiento de los pacientes en enero mediante una tomografía computarizada (TC) para estudiar sus pulmones. Hicieron el seguimiento de 33 de ellos más de un mes después, y sus datos aún no publicados sugieren que más de un tercio tenía muerte de tejido que ha provocado cicatrices visibles. El equipo planea seguir al grupo durante varios años.
Es probable que estos pacientes representen el peor de los casos. Debido a que la mayoría de las personas infectadas no terminan en el hospital, Gholamrezanezhad dice que la tasa general de tal daño pulmonar a mediano plazo es probable que sea mucho más baja – su mejor estimación es que es menos del 10%. No obstante, dado que se sabe que 28,2 millones de personas han sido infectadas hasta ahora, y que los pulmones son sólo uno de los lugares en los que los médicos han detectado daños, incluso ese bajo porcentaje implica que cientos de miles de personas están experimentando consecuencias duraderas para la salud.
Los médicos están preocupados ahora por el hecho de que la pandemia dará lugar a una importante oleada de personas que luchan contra enfermedades y discapacidades duraderas. Debido a que la enfermedad es tan nueva, nadie sabe todavía cuáles serán los impactos a largo plazo. Es probable que algunos de los daños sean un efecto secundario de los tratamientos intensivos, como la intubación, mientras que otros problemas persistentes podrían ser causados por el propio virus. Pero los estudios preliminares y las investigaciones existentes sobre otros coronavirus sugieren que el virus puede dañar múltiples órganos y causar algunos síntomas sorprendentes.
Las personas con infecciones más graves pueden sufrir daños a largo plazo no sólo en los pulmones, sino también en el corazón, el sistema inmunológico, el cerebro y otros lugares. Las pruebas de anteriores brotes de coronavirus, especialmente la epidemia del síndrome respiratorio agudo severo (SARS), sugieren que estos efectos pueden durar años.
Y aunque en algunos casos las infecciones más graves también causan los peores impactos a largo plazo, incluso los casos más leves pueden tener efectos que cambien la vida, en particular un malestar persistente similar al síndrome de fatiga crónica.
Muchos investigadores están lanzando ahora estudios de seguimiento de personas que han sido infectadas con SARS-CoV-2, el virus que causa el COVID-19. Varios de ellos se centran en el daño a órganos o sistemas específicos; otros planean hacer un seguimiento de una serie de efectos. En el Reino Unido, el Estudio sobre el COVID-19 después de la hospitalización (PHOSP-COVID) tiene por objeto hacer un seguimiento de 10.000 pacientes durante un año, analizando factores clínicos como análisis de sangre y escáneres, y recogiendo datos sobre biomarcadores. Un estudio similar de cientos de personas durante 2 años se lanzó en los Estados Unidos a finales de julio.
Lo que encuentren será crucial para tratar a aquellos con síntomas duraderos y tratar de evitar que persistan nuevas infecciones. «Necesitamos directrices clínicas sobre cómo debe ser este cuidado de los sobrevivientes de COVID-19», dice Nahid Bhadelia, un clínico de enfermedades infecciosas de la Escuela de Medicina de la Universidad de Boston en Massachusetts, que está estableciendo una clínica para apoyar a las personas con COVID-19. «Eso no puede evolucionar hasta que cuantifiquemos el problema».
Efectos duraderos
En los primeros meses de la pandemia, mientras los gobiernos se esforzaban por frenar la propagación mediante el establecimiento de cierres y los hospitales luchaban por hacer frente a la marea de casos, la mayoría de las investigaciones se centraron en el tratamiento o la prevención de la infección.
Los médicos eran muy conscientes de que las infecciones virales podían dar lugar a enfermedades crónicas, pero explorar eso no era una prioridad. «Al principio, todo era agudo, y ahora estamos reconociendo que puede haber más problemas», dice Helen Su, inmunóloga del Instituto Nacional de Alergia y Enfermedades Infecciosas de Bethesda (Maryland). «Hay una clara necesidad de estudios a largo plazo».
El lugar obvio para comprobar el daño a largo plazo es en los pulmones, porque la COVID-19 comienza como una infección respiratoria. Se han publicado pocos estudios revisados por pares que exploren el daño pulmonar duradero. El equipo de Gholamrezanezhad analizó las imágenes de TAC de pulmón de 919 pacientes de los estudios publicados1, y encontró que los lóbulos inferiores de los pulmones son los más frecuentemente dañados. Las exploraciones estaban plagadas de parches opacos que indican inflamación, que podría dificultar la respiración durante el ejercicio sostenido. El daño visible normalmente se reduce después de dos semanas1. Un estudio austriaco también encontró que el daño pulmonar disminuía con el tiempo: el 88% de los participantes presentaban daño visible 6 semanas después de ser dados de alta del hospital, pero a las 12 semanas, este número había disminuido al 56% .
Las tomografías pulmonares de una persona de 50 años muestran que los daños causados por COVID-19 (rojo) pueden mejorar con el tiempo, pero muchos pacientes tienen síntomas duraderos. Crédito: Prof. Gerlig Widmann, Dr. Christoph Schwabl, Dra. Anna Luger – Dpto. de Radiología, Universidad Médica de Innsbruck.
Los síntomas pueden tardar mucho en desaparecer; un estudio2 publicado en el servidor de preimpresión medRxiv en agosto hizo un seguimiento de las personas que habían sido hospitalizadas, y descubrió que incluso un mes después de haber sido dados de alta, más del 70% informaba de falta de aliento y el 13,5% seguía utilizando oxígeno en casa.
La evidencia de personas infectadas con otros coronavirus sugiere que el daño persistirá para algunos. Un estudio3 publicado en febrero registró un daño pulmonar a largo plazo por el SARS, que es causado por el SARS-CoV-1. Entre 2003 y 2018, Peixun Zhang, del Hospital Popular de la Universidad de Beijing, y sus colegas hicieron un seguimiento de la salud de 71 personas que habían sido hospitalizadas por el SARS. Incluso después de 15 años, el 4,6% todavía tenía lesiones visibles en sus pulmones, y el 38% tenía una capacidad de difusión reducida, lo que significa que sus pulmones eran deficientes en la transferencia de oxígeno a la sangre y la eliminación de dióxido de carbono de la misma.
La COVID-19 a menudo ataca primero a los pulmones, pero no es simplemente una enfermedad respiratoria, y en muchas personas, los pulmones no son el órgano más afectado. En parte, esto se debe a que las células en muchos lugares diferentes albergan el receptor ACE2 que es el principal objetivo del virus, pero también porque la infección puede dañar el sistema inmunológico, que se extiende por todo el cuerpo.
Algunas personas que se han recuperado de COVID-19 podrían quedar con un sistema inmunológico debilitado. Se cree que muchos otros virus hacen esto. «Durante mucho tiempo se ha sugerido que las personas que han sido infectadas por el sarampión están inmunosuprimidas en un período prolongado y son vulnerables a otras infecciones», dice Daniel Chertow, que estudia los patógenos emergentes en el Centro Clínico de los Institutos Nacionales de Salud en Bethesda, Maryland. «No digo que ese sea el caso de COVID, sólo digo que hay mucho que no sabemos». El SARS, por ejemplo, se sabe que disminuye la actividad del sistema inmunológico al reducir la producción de moléculas de señalización llamadas interferones.
Su y sus colegas esperan inscribir a miles de personas en todo el mundo en un proyecto llamado COVID Human Genetic Effort, cuyo objetivo es encontrar variantes genéticas que comprometan el sistema inmunológico de las personas y las hagan más vulnerables al virus. Planean expandir el estudio a aquellos con impedimentos a largo plazo, con la esperanza de entender por qué sus síntomas persisten y encontrar formas de ayudarlos. «Alguien que tenga problemas prolongados, más allá de lo que normalmente se vería, sería de interés para el estudio», dice Su.
El virus también puede tener el efecto contrario, haciendo que partes del sistema inmunológico se vuelvan hiperactivas y desencadenando una inflamación perjudicial en todo el cuerpo. Esto está bien documentado en la fase aguda de la enfermedad, y está implicado en algunos de los impactos a corto plazo. Por ejemplo, podría explicar por qué un pequeño número de niños con COVID-19 desarrollan una inflamación generalizada y problemas en los órganos.
Esta reacción inmunológica excesiva también puede ocurrir en adultos con COVID-19 grave, y los investigadores quieren saber más sobre los efectos secundarios después de que el virus haya seguido su curso. «Parece que hay un retraso para que se apodere de la persona y luego cause esta severa inflamación», dice Adrienne Randolph, asociada principal en medicina de cuidados críticos en el Hospital Infantil de Boston. «Pero entonces la cosa es que, a largo plazo, cuando se recuperan, ¿cuánto tiempo le toma al sistema inmunológico para volver a la normalidad?»
El meollo del asunto
Un sistema inmunológico hiperactivo puede llevar a la inflamación, y un órgano particularmente susceptible es el corazón. Durante la fase aguda de COVID-19, alrededor de un tercio de los pacientes muestran síntomas cardiovasculares, dice Mao Chen, un cardiólogo de la Universidad de Sichuan en Chengdu, China. «Es absolutamente una de las consecuencias a corto plazo».
Uno de esos síntomas es la cardiomiopatía, en la que los músculos del corazón se estiran, se ponen rígidos o se engrosan, afectando la capacidad del corazón para bombear sangre. Algunos pacientes también tienen trombosis pulmonar, en la que un coágulo bloquea un vaso sanguíneo en los pulmones. El virus también puede dañar el sistema circulatorio en general, por ejemplo, infectando las células que recubren los vasos sanguíneos.
El daño pulmonar puede persistir durante semanas después de la infección inicial.
«Mi mayor preocupación es también el impacto a largo plazo», dice Chen. En algunos pacientes, dice, el riesgo para el sistema cardiovascular «persiste durante mucho tiempo». Chen y sus colegas revisaron los datos anteriores a la pandemia para un estudio6 publicado en mayo, señalando que las personas que han tenido neumonía corren un mayor riesgo de padecer enfermedades cardiovasculares 10 años después – aunque el riesgo absoluto es todavía pequeño. Chen especula que un sistema inmunológico hiperactivo, y la inflamación resultante, podría estar involucrado. Sin embargo, hay poca información sobre los daños cardiovasculares a largo plazo por el SARS o la enfermedad relacionada con el síndrome respiratorio de Oriente Medio (MERS), y mucho menos por el SARS-CoV-2.
Los estudios están empezando ahora. A principios de junio, la Fundación Británica del Corazón en Londres anunció seis programas de investigación, uno de los cuales hará un seguimiento de los pacientes hospitalizados durante seis meses, rastreando los daños en sus corazones y otros órganos. Las iniciativas de intercambio de datos, como el registro CAPACITY, puesto en marcha en marzo, están recopilando informes de docenas de hospitales europeos sobre personas con COVID-19 que tienen complicaciones cardiovasculares.
Se necesitan estudios similares a largo plazo para comprender las consecuencias neurológicas y psicológicas de COVID-19. Muchas personas que se enferman gravemente experimentan complicaciones neurológicas como el delirio, y hay pruebas de que las dificultades cognitivas, incluidas la confusión y la pérdida de memoria, persisten durante algún tiempo después de que los síntomas agudos hayan desaparecido. Pero no está claro si esto se debe a que el virus puede infectar el cerebro, o si los síntomas son una consecuencia secundaria, tal vez de la inflamación.
Fatiga crónica
Uno de los efectos más insidiosos a largo plazo de COVID-19 es el menos conocido: la fatiga severa. En los últimos nueve meses, un número creciente de personas han informado de agotamiento paralizante y malestar después de tener el virus. Los grupos de apoyo en sitios como Facebook acogen a miles de miembros, que a veces se llaman a sí mismos «transportistas de larga distancia». Luchan por salir de la cama, o por trabajar durante más de unos minutos u horas a la vez. Un estudio7 de 143 personas con COVID-19 dadas de alta de un hospital en Roma encontró que el 53% había reportado fatiga y el 43% tenía dificultad para respirar un promedio de 2 meses después de que sus síntomas comenzaron. Un estudio de pacientes en China mostró que el 25% tenía una función pulmonar anormal después de 3 meses, y que el 16% todavía estaba fatigado.
Perfil de un asesino: la compleja biología que impulsa la pandemia de coronavirus
Paul Garner, investigador de enfermedades infecciosas de la Escuela de Medicina Tropical de Liverpool, Reino Unido, lo ha experimentado de primera mano. Sus síntomas iniciales eran leves, pero desde entonces ha experimentado «una montaña rusa de mala salud, emociones extremas y agotamiento total». Su mente se volvió «nebulosa» y nuevos síntomas aparecieron casi todos los días, desde la falta de aliento hasta la artritis en sus manos.
Estos síntomas se asemejan al síndrome de fatiga crónica, también conocido como encefalomielitis miálgica (EM). La profesión médica ha luchado durante décadas para definir la enfermedad, lo que ha llevado a una ruptura de la confianza con algunos pacientes. No hay biomarcadores conocidos, por lo que sólo puede ser diagnosticada en base a los síntomas. Debido a que la causa no se entiende completamente, no está claro cómo desarrollar un tratamiento. Las actitudes despectivas de los médicos persisten, según algunos pacientes.
Las personas que reportan fatiga crónica después de tener COVID-19 describen dificultades similares. En los foros, muchos viajeros de larga distancia dicen que han recibido poco o ningún apoyo de los médicos, tal vez porque muchos de ellos sólo mostraron síntomas leves, o ninguno, y nunca fueron hospitalizados o estuvieron en peligro de morir. No será fácil establecer con certeza los vínculos entre COVID-19 y la fatiga, dice Randolph. La fatiga no parece limitarse a los casos graves. Es común en personas que tenían síntomas leves y que, por lo tanto, podrían no haberse sometido a pruebas de detección del virus.
La única manera de averiguar si el SARS-CoV-2 está detrás de estos síntomas es comparar a las personas que se sabe que han tenido el virus con las que no lo han tenido, dice Chertow, para ver con qué frecuencia se manifiesta la fatiga y en qué forma. De lo contrario, existe el riesgo de agrupar a las personas cuya fatiga se ha manifestado por diferentes razones, y que podrían necesitar tratamientos distintos.
Chertow dice que no está al tanto de un estudio de este tipo para COVID-19, pero que se han hecho para otras enfermedades. Tras la epidemia del Ébola en África Occidental en 2014-16, investigadores de EE.UU. colaboraron con el Ministerio de Salud de Liberia para realizar un estudio de seguimiento a largo plazo9 llamado Prevail III. El estudio identificó seis impactos a largo plazo del Ébola, que van desde el dolor en las articulaciones hasta la pérdida de memoria. Bhadelia, que trató a cientos de personas con Ébola durante el brote, dice que estos síntomas posvíricos no habían sido reconocidos previamente. Por lo general, dice, «no nos quedamos más allá de la etapa aguda. No miramos la larga cola de la recuperación. Es importante hacerlo, porque te dice más sobre el virus y su patofisiología».
La situación es más clara para las personas que han estado gravemente enfermas de COVID-19, especialmente las que terminaron con respiradores, dice Chertow. En los peores casos, los pacientes experimentan lesiones en los músculos o en los nervios que los abastecen, y a menudo se enfrentan a «una batalla realmente larga en el orden de los meses o hasta años» para recuperar su salud y estado físico anterior, dice. Él y sus colegas ahora están reclutando personas con COVID-19 de todo el espectro de gravedad para un estudio de seguimiento a largo plazo, evaluando sus respuestas de cerebro, pulmones, corazón, riñones e inflamación mientras están gravemente enfermos, luego durante la recuperación unas semanas más tarde, y nuevamente después de 6-12 meses (ver go.nature.com/3mfqqxc).
Una vez más, hay pruebas del SARS de que la infección por coronavirus puede causar fatiga a largo plazo. En 2011, Harvey Moldofsky y John Patcai de la Universidad de Toronto (Canadá) describieron a 22 personas con SRAS, todas las cuales seguían sin poder trabajar entre 13 y 36 meses después de la infección10. En comparación con los controles emparejados, presentaban fatiga persistente, dolor muscular, depresión y sueño interrumpido. En otro estudio11 , publicado en 2009, se hizo un seguimiento de las personas con SRAS durante 4 años y se descubrió que el 40% tenía fatiga crónica. Muchos estaban desempleados y habían experimentado la estigmatización social.
No está claro cómo los virus pueden causar este daño, pero una revisión de 201712 de la literatura sobre el síndrome de fatiga crónica encontró que muchos pacientes tienen una inflamación persistente de bajo nivel, posiblemente desencadenada por una infección.
Si la COVID-19 es uno de esos desencadenantes, una ola de efectos psicológicos «puede ser inminente», escribe un grupo de investigadores dirigidos por Declan Lyons, psiquiatra de los Servicios de Salud Mental de St Patrick en Dublín13. La Asociación ME, una organización benéfica con sede en el Reino Unido, dice que ha recibido muchos informes de personas previamente sanas cuyos niveles de energía no han vuelto a la normalidad después de infectarse con el virus, y espera ver nuevos casos de síndrome de fatiga crónica. En muchos países, la pandemia no muestra signos de disminuir, y los sistemas de salud ya están en condiciones de responder a los casos agudos. No obstante, los investigadores dicen que es crucial empezar a investigar los efectos a largo plazo ahora.
Pero las respuestas no llegarán rápidamente. «El problema es», dice Gholamrezanezhad, «que para evaluar las consecuencias a largo plazo, lo único que se necesita es tiempo».
FUENTE:
Nature
Referencias
1.Salehi, S., Abedi, A., Balakrishnan. 2. S. & Gholamrezanezhad, A. Am. J. Roentgenol. 215, 87–93 (2020).